 La enfermedad provocada por el coronavirus SARS-Cov-2 se denomina CORVID-19 (Coronavirus Disease 2019, enfermedad por el coronavirus de 2019) y su manifestación en cada persona es consecuencia por un lado de la del número y agresividad del virus, y por otro de la capacidad defensiva del organismo contra el mismo. Existe la sospecha bien fundada de que el SARS-Cov-2 es capaz de alterar directamente el funcionamiento de los mecanismos inmunológicos
La enfermedad provocada por el coronavirus SARS-Cov-2 se denomina CORVID-19 (Coronavirus Disease 2019, enfermedad por el coronavirus de 2019) y su manifestación en cada persona es consecuencia por un lado de la del número y agresividad del virus, y por otro de la capacidad defensiva del organismo contra el mismo. Existe la sospecha bien fundada de que el SARS-Cov-2 es capaz de alterar directamente el funcionamiento de los mecanismos inmunológicos
De este modo dependiendo del estado de cada uno de estos factores podrían establecerse varios grandes grupos de pacientes: 1) Los pacientes sin ningún síntoma, pero que portan el virus, y pueden contagiarlo a otras personas; 2) los pacientes que tienen síntomas , tos , fiebre, pero que no tienen datos de neumonía en las radiografías; 3) los pacientes con síntomas y con signos radiológicos de neumonía, de grado más o menos intenso y 4) los pacientes son síndrome de distress respiratorio , shock y fallo multiorgánico, que necesitan respiración asistida y cuidados en la UCI. Un paciente puede empezar con síntomas leves y evolucionar al cabo de un tiempo a neumonía y a un distress respiratorio.
1. El virus.
Por los estudios anteriores de otros coronavirus, la estructura del SARS-Cov-2 se conoce perfectamente y además en un tiempo record. De esta estructura solo destacaremos dos hechos: su genoma de una sola cadena directa de RNA, que lo define como un nuevo tipo de virus; y por otro lado la proteína S de su envoltorio, que es la que forma las espinas o puntas del virus y que es el punto crítico en donde reside su infectividad para las células.
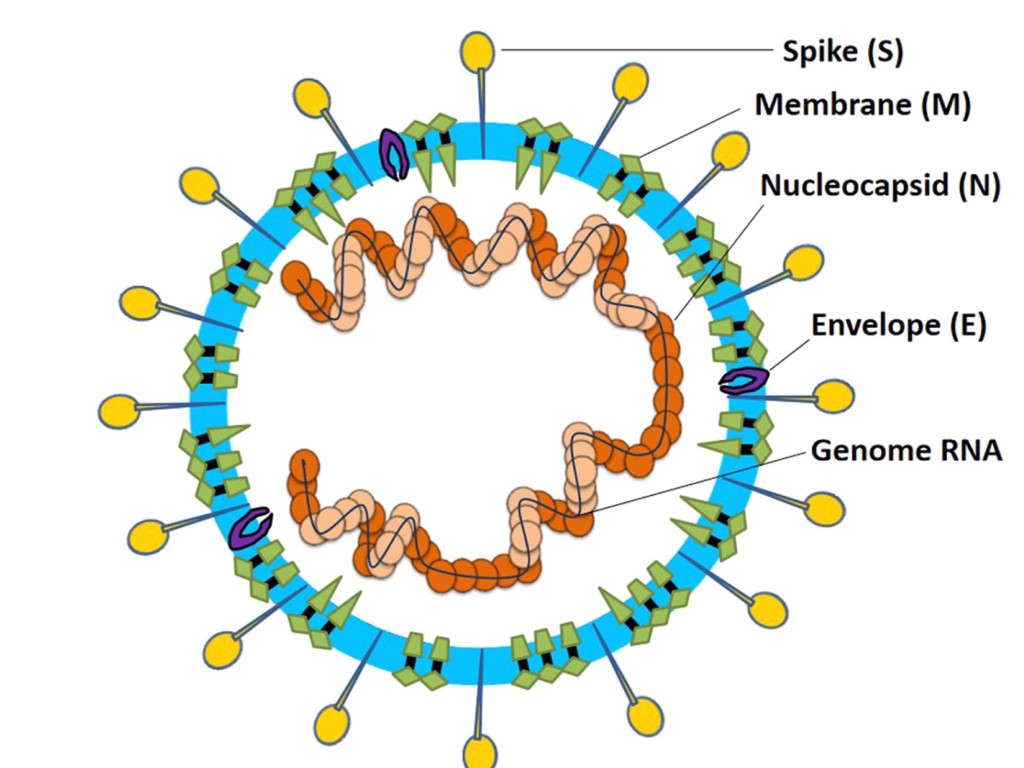
La estructura de la proteína S, donde reside su infectividad, se ha dilucidado también en muy poco tiempo. Tiene dos regiones: la S1, que es donde se une a las células que va a infectar; y la S2, que tiene propiedades enzimáticas con capacidad de romper proteinas.
En la siguiente figura se representa la estructura de la proteína S.
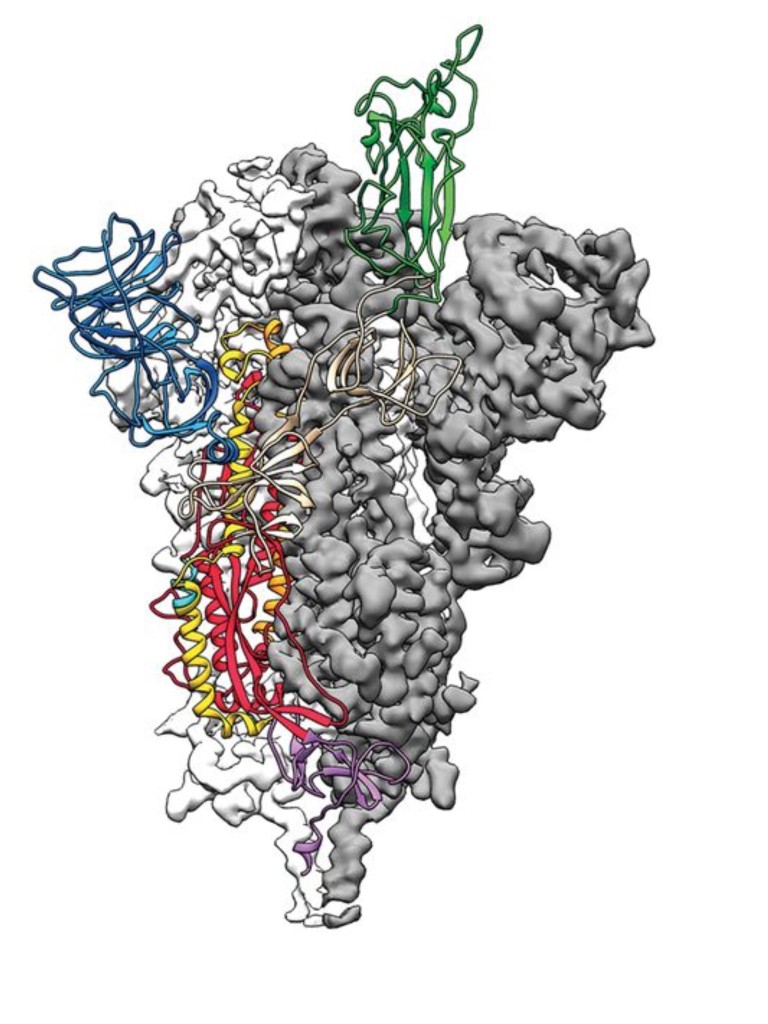
El conocer la estructura de esta proteína S es un paso enormemente importante porque permite diseñar fármacos que puedan alterar esta proteína y bloquear su capacidad infectiva.
2. La entrada del virus en la célula.
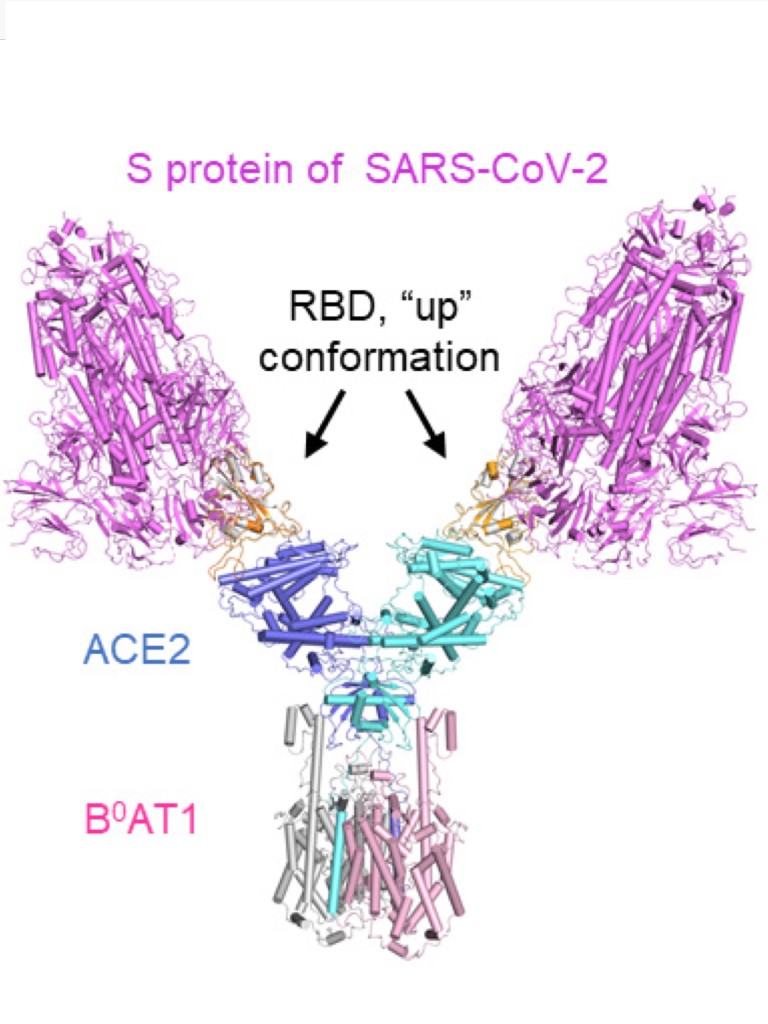
El primer paso para la entrada del virus en la célula se realiza mediante la unión de la proteína S del virus con otra proteína presente en la membrana de las células del pulmón y en otros lugares : la enzima conversora de la angiotensina 2 ( ACE2). Esta enzima tiene importantes funciones reguladoras en el mantenimiento de la presión arterial. El hecho de que el virus penetre por este receptor podría explicar algunas alteraciones observadas en el sistema renina-angiotensina, en el que la ACE2 juega un papel fundamental. Por ejemplo en algunos casos de infecciones graves. los niveles de angiotensina II están elevados en y son un índice de mal pronóstico. También podría explicar la predisposición de pacientes con enfermedades cardiovasculares o/y hipertensión arterial a evolucionar peor con la infección. Se conoce perfectamente el punto de unión de la proteína S con el receptor ACE 2, como se puede ver en la siguiente imagen.
 3. Los eventos posteriores a la unión con el receptor de membrana.
3. Los eventos posteriores a la unión con el receptor de membrana.
Una vez unido al receptor , el virus penetra a través de la membrana en la célula, y gracias a su RNA , sintetiza primero las enzimas necesarias para su replicación . La nuevas estructuras virales se forman en el sistema de membranas internas de la célula , retículo endoplásmico y aparato de Golgi. El resultado final son nuevos virus con su envoltorio que son liberados al exterior de la célula de donde pasan a infectar nuevas células.
El genoma y las proteinas virales, una vez dentro de la célula utilizan todos sus mecanismos para replicarse y formar nuevos virus.
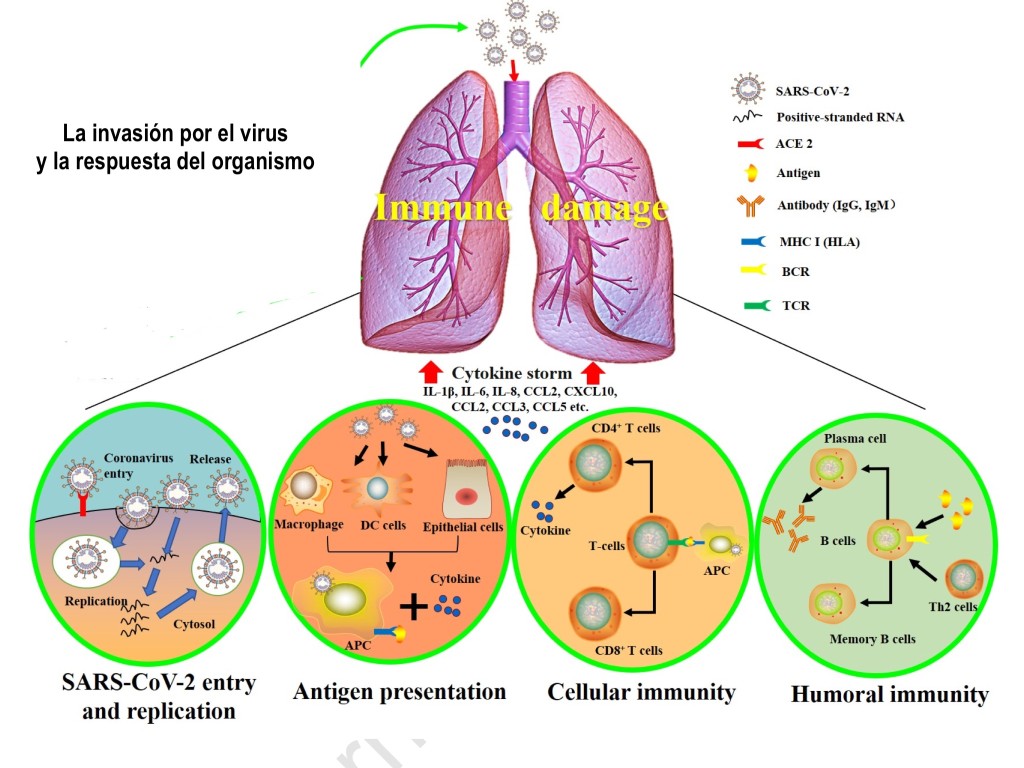
4.- La respuesta inmunitaria del organismo a la infección por el SARS-Cov-2.
Los mecanismos de respuesta del organismo a la invasión viral son enormemente complejos y precisan estar perfectamente coordinados para su correcto funcionamiento .
Existe un primer mecanismo de defensa que corresponde a la propia célula infectada que pone en marcha muy distintos mecanismos moleculares, en los que no podemos entrar, para intentar frenar la replicación del virus.
En una segunda línea de defensa, cuando el virus se encuentra ya fuera de la célula, se encuentran los mecanismos de inmunidad innata como los macrófagos, el sistema de complemento, los neutrófilos , y las células encargadas de presentación de antígenos a las células encargadas de la inmunidad específica humoral y celular
La respuesta humoral , como en otros casos, está mediada por anticuerpos, inmunoglobulinas específicas, que van dirigidos contra las proteinas del envoltorio viral. Depende de un tipo específico de linfocitos, linfocitos B, que se diferencian en células plasmáticas, que son las que segregan los anticuerpos específicos contra el virus: contra su proteína S y otras proteinas de su envoltorio.
Por otro lado , se pone en marcha la inmunidad celular con los linfocitos T Cd8 +, células asesinas o “Killer”, y las TCd4+ que son células reguladoras, o “helper”. Estas últimas son activadas por los antígenos y regulan la acción de las células T asesinas y linfocitos B , y segregan importantes mediadores inflamatorios.
5.- La alteración de la respuesta inmunitaria por la infección viral.
Se sabe que los coronavirus son capaces de alterar los mecanismos moleculares de defensa de la célula infectada para escapar a ellos y que no alteren su replicación. Sabemos también que son capaces de alterar los mecanismos de la inmunidad provocando tanto una disminución de los linfocitos B y como de los linfocitos T circulantes y de sus subclases CD4+ y CD8,+. Pueden activar también la cascada del complemento. En situaciones muy avanzadas pueden provocar también lo que se denomina una “tormenta de citokinas” es decir una liberación masiva de múltiples mediadores inflamatorios entre las que por su posible importancia terapéutica citaremos la llamada interleukina 6.
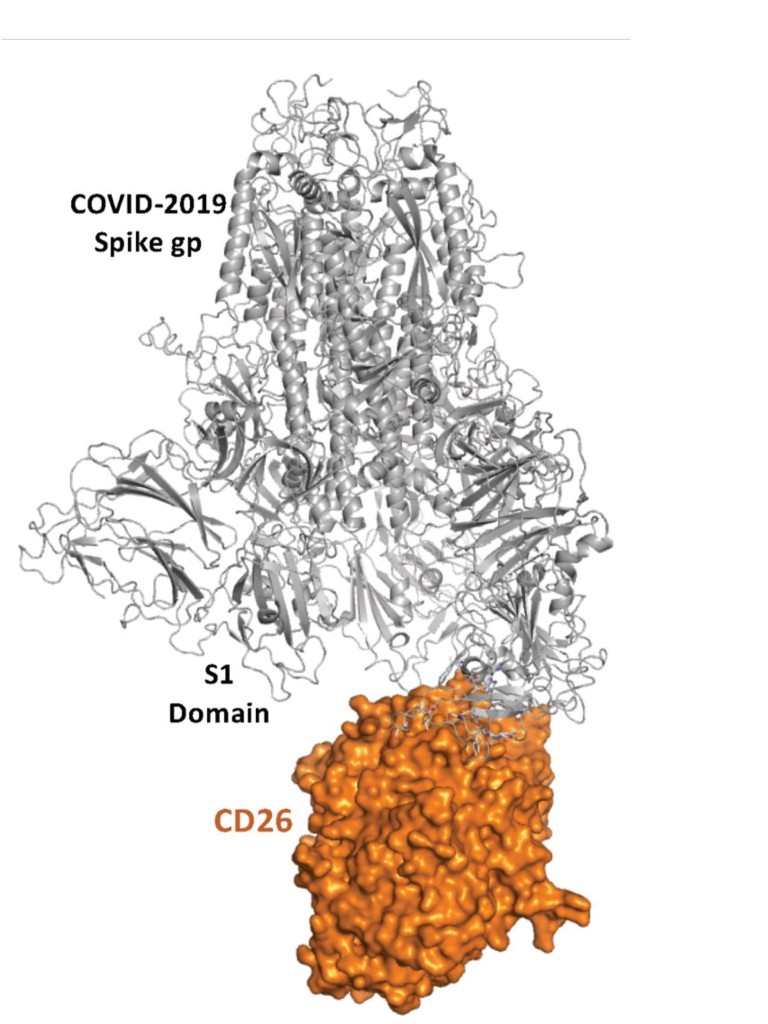
La causa de estas profundas alteraciones en la inmunidad producidas por el virus no se conocen bien. En el caso del coronavirus del MERS ( Síndrome respiratorio del oriente medio) se sabe que la proteína S de los picos de la corona se pueden unir al receptor CD26 que aparece en la membrana de distintas células inmunitarias como linfocitos B, T, células dendríticas y macrófagos, en las que tiene tiene importantes funciones reguladoras en todas ellas. Este receptor tiene también una capacidad de romper péptidos , actividad de proteasa, por lo que también se denomina DPP4 ( dipeptidasa 4). CD26/DPP4 tiene también una forma soluble circulante en la sangre que fundamental para la regulación de péptidos, como los que regulan la liberación de insulina.
Es posible que la proteína S del virus SARS-cov 2 se una también al receptor CD26/DPP4 y que a través de esta unión provoque las alteraciones inmunitarias de la enfermedad.
La mala evolución de la infección que aparece en los pacientes de mayor edad y en las personas con diabetes tal vez se deba a que presentan trastornos inmunitarios previos a la infección provocados por el envejecimiento o por la propia diabetes.
Estas alteraciones en la inmunidad tienen una gran importancia en la evolución de la enfermedad, de modo que los clínicos chinos en Pekín , según especifican en sus protocolos de actuación, utilizan el recuento de linfocitos B, CD4+ y CD8+ , de mediadores inflamatorios (IL6, IL10, TNFalfa ) y el estudio de complemento en situaciones clínicas específicas en pacientes infectados.
El virus a través de su proteína S de los picos de su corona y de su posible acción sobre el receptor CD26/DPP4 podría alterar por un lado los mecanismos inmunitarios y explicaría su peor evolución en los pacientes de mayor edad y en los pacientes con diabetes. Por otro lado y al mismo tiempo, como ya hemos visto, alteraría las células con el receptor ACE2 lo que explicaría su peor evolución en pacientes con enfermedades cardiovasculares o / y hipertensión arterial.
De esta forma la respuesta del huésped al virus y más específicamente las respuestas alteradas que provoca a través de su acción sobre el sistema renina-angiotensina , a través de su unión a la ACE2 , y el sistema inmunitario a través del receptor CD26, quizás deberían constituirse, más allá del propio virus, en dos aspectos importantes de investigación fisiopatológica; de valoración clínica diagnóstica y pronóstica de los pacientes y de posibles intervenciones terapéuticas. Estos datos nos señalan también la existencia de un largo camino previo de evolución y adaptación de este malévolo virus en los animales antes de pasar a infectar al hombre .
