Los ensayos clínicos con medicamentos que empezaron a utilizarse de forma rutinaria a mediados de los años sesenta del pasado siglo en la evaluación de nuevos fármacos, han sido uno de los grandes avances de la medicina clínica. Hoy nos hemos acostumbrado a utilizar medicamentos avalados por enormes programas de desarrollo clínico, que en muchas ocasiones han precisado incluir a decenas de miles de pacientes en estudios clínicos perfectamente diseñados y ejecutados.
La grave evolución de muchos casos de la epidemia de Covid 19 nos ha obligado, en un intento desesperado de intentar ayudar a los pacientes, a utilizar tratamientos con muy escasa evidencia de eficacia y seguridad. Les hemos aplicado , de forma casi desesperada, tratamientos basados solamente en estudios “in vitro”; o en estudios de resultados de una series de casos sin ningún tipo de grupo control o con controles inadecuados. En algunos casos se ha llegado a fundamentar el tratamiento solamente en inferencias indirectas a partir de datos fisiopatológicos.
La epidemia de SARS cov 2 nos ha obligado a volver a una situación hoy ya casi olvidada, pero que era la habitual hace muchos años en la clínica, el utilizar medicamentos con muy escasa o nula base de experimentación clínica, para tratar a los pacientes, al uso empírico de los medicamentos. Hemos vuelto a una época anterior a aquél momento en que los ensayos clínicos bien diseñados empezaron a constituirse en el “patrón oro” para el estudio de un medicamento, nos ha obligado a retroceder bruscamente 70 u 80 años. Lo hemos hecho porque no teníamos otra alternativa. Porque estábamos obligados a utilizar todo aquello que pudiera ayudar a los pacientes graves que se nos presentaban. Pero esta terrible necesidad en ningún momento nos puede hacer olvidar esa otra urgente e imperiosa de estudiarlos en los enfermos de una forma rigurosa.
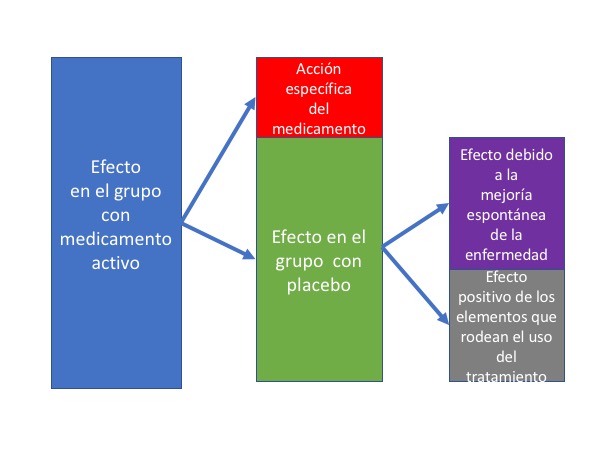
Los ensayos clínicos nos enseñaron, y nunca debemos olvidarlo, que cuando un médico administra a un paciente una determinada medicación y experimenta una mejoría , esta puede deberse a tres factores:
En primer lugar a la posible acción específica del tratamiento.
En segundo lugar, a que la enfermedad haya evolucionado espontáneamente hacia la mejoría. Si administramos un tratamiento a un paciente en la fase en la que empieza la mejoría espontánea, podemos atribuirla al tratamiento, cuando en realidad hubiera mejorado igual si no se le hubiera administrado nada. Muchas enfermedades infecciosas evolucionan en muchos casos espontáneamente hacia la curación .
Por último, y muy importante, la mejoría puede atribuirse al efecto placebo. Hoy sabemos que este efecto no se debe a la acción de cápsula inerte que administramos, que no tiene ninguna, sino al efecto positivo que sobre el paciente tienen todos aquellos aspectos que rodean a la administración de un tratamiento: el ambiente del hospital, la agresividad de su administración, las expectativas y experiencias previas del paciente, su capacidad de ser influenciado por la sugestión o su relación con el personal sanitario.
El efecto final de un tratamiento observado en el paciente puede ser la suma del efecto debido a cada uno de estos tres factores. Solo un ensayo clínico bien diseñado controlado con placebo (un medicamento en todo similar al medicamento activo , pero sin la sustancia farmacológica específica que se pretende estudiar) nos permite diferenciar la contribución del fármaco activo y de la suma de los otros factores al efecto observado. Es posible estudiar también la aportación de la evolución espontánea de la enfermedad al efecto observado si incluimos además un tercer grupo de pacientes en los que se hace un seguimiento habitual.
En la siguiente figura se esquematizan estos conceptos:
 La mayoría de los datos que tenemos sobre el posible efecto de un medicamento sobre el COVID 19 se sustentan solo en el seguimiento de una serie de casos sin un grupo de control , o con uno inadecuado, lo que genera una situación de enorme incertidumbre. El hecho se complica por la diversidad de formas clínicas, de grupos pronósticos y por la enrevesada patogenia de la enfermedad por SARS-cov 2.
La mayoría de los datos que tenemos sobre el posible efecto de un medicamento sobre el COVID 19 se sustentan solo en el seguimiento de una serie de casos sin un grupo de control , o con uno inadecuado, lo que genera una situación de enorme incertidumbre. El hecho se complica por la diversidad de formas clínicas, de grupos pronósticos y por la enrevesada patogenia de la enfermedad por SARS-cov 2.
Ya hablamos anteriormente de las distintas formas de expresión clínica de la infección. Un paciente puede: estar asintomático; tener síntomas pero no datos de neumonía en las radiografías; manifestar síntomas y tener signos radiológicos de neumonía de grado más o menos intenso; y presentar un síndrome de distress respiratorio , shock y fallo multiorgánico, que necesite respiración asistida y cuidados en la UCI. El efecto de los distintos medicamentos pueden ser diferente en unos y otros grupos.
Vimos también como los pacientes de mayor edad, con diabetes, hipertensión arterial y enfermedad cardiovascular, tienen más probabilidad de evolucionar mal y fallecer. Los factores pronósticos deben también tenerse en cuenta a la hora de estudiar un fármaco porque puede ser que se observen resultados peores en estos grupos de pacientes que cuando se administra a sujetos jóvenes sin otras patologías.
Por último , existe una complicada y aún mal conocida interacción del virus y el sistema inmunológico, que también puede verse afectado directamente por él. Esto ha llevado a utilizar de forma empírica fármacos con acción antiviral por un lado; fármacos que tienen acción inmunoreguladora por otra; o una combinación de los dos tipos.
La brutalidad de la demanda asistencial, ha impedido además que los clínicos hayan podido centrarse en las tareas de investigación clínica.
Es por lo tanto totalmente necesaria la puesta en marcha de una investigación clínica farmacológica de excelencia del COVID 19 con una visión integradora, para ello pueden necesitarse estructuras específicas de investigación clínica que la faciliten a todos los niveles. La situación de nuestros enfermos de COVID 19 nos lo está demandando.
